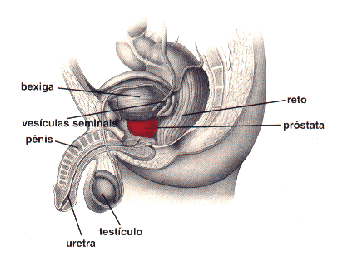

O carcinoma de próstata é raro antes dos 50 anos, mas a incidência aumenta constantemente com a idade, atingindo quase 50% dos indivíduos com 80 anos, e quase 100% dos com 100 anos. No total, é o tipo de câncer mais comum nos homens, nos Estados Unidos.
Anualmente, cerca de 220.000 homens brasileiros săo atingidos pelo câncer de próstata, e 28.500 morrem em decorrência da doença. Essa diferença entre incidência e mortalidade deve-se ao fato de uma característica peculiar a este tipo de câncer. Ele é encontrado em um grande número de indivíduos sem lhes causar nenhum mal, sendo que eles morrem por outro motivo, muitas vezes sem saber que têm o câncer. Ao mesmo tempo, em alguns casos, a doença exibe rápido desenvolvimento metastático, levando à morte rapidamente.
Apesar de tudo, a etiologia do carcinoma prostático é desconhecida. A doença não aparece em homens castrados antes da puberdade e regride parcialmente depois de castração ou tratamento com estrógeno, mas uma causa específica hormonal ainda não foi bem estabelecida. O único fator de risco comprovadamente existente é uma história familiar positiva. Pacientes com parentes do primeiro grau com a doença têm um risco duas vezes maior do que o normal.
Primariamente, todo homem já nasce "programado" para ter câncer de próstata, pois todos carregam em seu código genético os chamados oncogenes, que dão ordem para uma célula crescer e multiplicar-se. A ação desses oncogenes é controlada por um grupo de genes supressores, dos quais os mais conhecidos são o p53 e o p21. Esses genes promovem apoptose (morte) da célula quando há alterações irreversíveis no material genético da célula.
Alguns comportamentos de risco também podem estar presentes, pois é conhecido que homens que migram de lugares onde a prevalência do câncer é pequena (como o Japão) para áreas onde a prevalência é alta (como os Estados Unidos) desenvolvem a doença com maior freqüência.
A maioria dos cânceres de próstata metastatizam para linfonodos (gânglios) pélvicos e esqueleto, especialmente a pelvis e coluna lombar. Metástases viscerais são mais raras, e ocorrem mais tardiamente, sendo mais freqüentes em pulmões, fígado e adrenais.
A maioria dos cânceres de próstata é detectada em homens sem sintomas, nos quais foram detectados nódulos, ou áreas endurecidas na próstata, quando feito o exame de toque retal.
Mais raramente os pacientes podem apresentar sinais de retenção urinária (bexiga palpável), ou sintomas neurológicos, decorrentes de metástases em coluna vertebral, com compressão da medula espinhal. Sintomas vagos de obstrução urinária são geralmente devido ŕ hiperplasia benigna da próstata, que ocorre na mesma faixa etária. No entanto, cânceres com tamanho grande podem causar também sintomas obstrutivos.
Metástases em linfonodos podem causar linfedema em membros inferiores. Como o lugar mais comum de metástases são os ossos, os pacientes podem apresentar dor lombar, ou fraturas patológicas (sem trauma local).
"Prostate antigen specific" (PSA) é uma glicoproteína produzida apenas no citoplasma de células da próstata, benignas ou malignas. O seu nível no sangue se correlaciona com o volume prostático e com o número de células malignas. A medida do PSA pode ser útil na detecção precoce do câncer, na avaliação da resposta ao tratamento, e detectar recidivas antes delas serem óbvias clinicamente. Dos pacientes com níveis elevados do PSA, aproximadamente 30% têm câncer de próstata. Por outro lado, 25% dos pacientes com câncer (2% em estágio avançado), têm níveis normais de PSA.
Pacientes em retenção urinária, ou com obstrução ureteral, podem apresentar níveis elevados de uréia e creatinina. Aqueles com metástases ósseas podem ter elevações de fosfatase alcalina, ou hipercalcemia.
Ultra-som transretal com biópsia é o melhor método para diagnóstico com certeza. A ultrassonografia transretal é bem usada para estadiamento do câncer.
A cintilografia óssea é feita para detectar metástases
ósseas. A maioria das metástases do câncer prostático
são múltiplas. Como em idosos são comuns doenças
degenerativas, que também levam a alterações em cintilografias,
a associação com radiografias simples pode ser necessária.
Existem várias propostas para se estadiar o câncer de próstata. Citamos abaixo um dos mais simples
e fáceis de entender.
| Estágio | Definição |
| a1 | tumor não palpável, < 5% da próstata |
| a2 | tumor não palpável, > 5% da próstata |
| b1 | nódulo unilateral, < 1/4 da glândula |
| b2 | nódulos bilaterais |
| c | extensão periprostática |
| d1 | linfonodos pélvicos acometidos |
| d2 | metástases à distância |
Os pacientes com câncer da próstata devem ser tratados em função do estágio da doença e, neste sentido, recorre-se à prostatectomia ou à radioterapia nos tumores localizados, e a terapêutica endócrina antiandrogênica nos casos de doença disseminada.
1. Tumores localizados. Estes tumores são tratados de
forma eficiente através de cirurgia radical ou radioterapia. Quando
se conclui que o tumor tem pouca agressividade biológica, os pacientes
podem ser mantidos em observação vigilante, instituindo-se
tratamento se surgirem evidências clínicas ou laboratoriais
de progressão da doença. Considera-se essa observaçăo sem tratamento para
os indivíduos com idade mais avançada, portadores de tumores
de baixo grau histológico e de pequeno volume.
O tratamento cirúrgico é particularmente indicado nos
estágios mais iniciais (a e b). Quando o tumor atinge os tecidos periprostáticos,
ou seja, estágio c, a cirurgia não remove integralmente a
neoplasia, e estes pacientes são melhor tratados com radioterapia.
Nos estágios mais iniciais, a radioterapia também pode ser
indicada, mas estudos indicam que nesses casos sua eficiência pode
ser um pouco inferior à da cirurgia. Sob o ponto de vista prático,
a escolha entre estes dois métodos deve levar em conta as preferências
do paciente, considerando-se não só a eficiência mas
também os efeitos colaterais do tratamento.
A cirurgia pode se acompanhar de incontinência urinária em 2 a 3% dos casos, e produz impotência sexual em 50 a 60% dos pacientes. A radioterapia causa complicações actínicas crônicas em bexiga e intestino em cerca de 15% dos pacientes tratados.
2. Doença metastática. As células prostáticas são extremamente sensíveis à ação da testosterona, que estimula a proliferação das mesmas. Em pacientes com câncer de próstata, o bloqueio da testosterona promove involução substancial do tumor, com melhora significativa das manifestações clínicas relacionadas. Por outro lado, estas neoplasias são relativamente quimiorresistentes (resistentes ŕ quimioterapia), de modo que o tratamento hormonal representa a forma mais eficiente de se tratar os pacientes com câncer disseminado da próstata.
Do ponto de vista prático, isto pode ser feito através
de quatro métodos:
1) orquiectomia (ou a retirada cirúrgica de parte do testículo que produz hormônio), que elimina 90% da testosterona
plasmática;
2) estrogenoterapia, que inibe a produção de testosterona, por via hipotalâmica;
3) emprego de análogos
do LHRH, que inibe a atividade testicular por via hipofisária;
4) antiandrogênicos periféricos, que bloqueiam a penetração
ou a ação intracelular da testosterona nas células
prostáticas.
Em termos de eficiência, a orquiectomia ou o tratamento com análogos do LHRH constituem os métodos mais atuantes. Consideraçőes sobre efeitos colaterais possíveis associados a fatores psicológicos exigem que o tratamento inicial dos pacientes seja planejado de maneira individual.
A terapêutica antiandrogênica reduz mas não elimina o tumor, e, em decorrência, a maioria destes pacientes evidencia recrudescência da doença após alguns anos de tratamento. Quando isto ocorre, algumas medidas terapêuticas podem ser tentadas, incluindo-se a quimioterapia citotóxica. Estas medidas atuam em pequeno número de casos e por tempo limitado, o que torna reservado o prognóstico dos pacientes que escapam ao tratamento hormonal inicial.
Medidas paliativas de razoável eficiência podem ser adotadas nos casos sintomáticos por progressão da doença. Dores ósseas irresponsíveis aos analgésicos podem ser aliviadas com corticoterapia em altas doses, aplicaçăo de radioisótopos (como Samário), ou com radioterapia externa. Obstrução uretral deve ser tratada com radioterapia local, ou controlada com endopróteses, que mantêm a uretra permeável.
A atividade da doença em pacientes com câncer da próstata pode ser monitorizada eficientemente através de medidas do PSA sérico. Em paciente submetidos à cirurgia radical os níveis de PSA devem se tornar indetectáveis 30 dias após a intervenção. Após tratamento radioterápico, estes níveis podem levar 12 meses para serem atingidos.
A persistência dos níveis altos do PSA indica persistência tumoral e a queda seguida de elevação dos valores deste marcador traduz recrudescimento da doença.
 .
.